Атеросклероз и ХЗВ являются одними из наиболее распространённых сосудистых заболеваний, часто сосуществующих у одних и тех же пациентов. Несмотря на различия (артериальная патология с липидным обменом против венозной, связанной с гипертензией), накопленные данные свидетельствуют о наличии общих факторов риска и патогенетических механизмов.
Статья The arterial–venous continuum: bridging atherosclerosis and chronic venous disease through endothelial dysfunction представляет собой современный обзор, посвящённый концепции «артериально-венозного континуума» — единой патофизиологической модели, объединяющей атеросклероз и хронические заболевания вен [1]. Основной акцент сделан на роли эндотелиальной дисфункции как центрального звена, связывающего эти два патологических процесса.
Эпидемиологические данные
В статье подробно анализируются результаты крупных наблюдательных исследований. Показано, что наличие и тяжесть ХЗВ ассоциированы с повышенным риском сердечно-сосудистых заболеваний, включая ишемическую болезнь сердца, периферический атеросклероз и инсульт. В исследовании здоровья Гутенберга с участием 15 000 взрослых, средний возраст которых составлял 54,7 лет, у пациентов с ХВН риск смертности от всех причин был в 1,52 раза выше (95% ДИ 1,24–1,86), чем у здоровых людей [2]. Сердечно-сосудистые заболевания также чаще встречались у пациентов с ХВН (коэффициент распространенности 2,28, 95% ДИ 1,75–2,97). Распространенность заболеваний периферических артерий увеличивалась с 1,6% на ранних стадиях ХВН до 9,9% на поздних, а венозная тромбоэмболия — с 2,6% до 11%.
Отмечается также прямая корреляция: чем выше стадия по CEAP (C3–C6), тем выше распространённость периферического атеросклероза и венозных тромбоэмболий. Дополнительно описана связь варикозной болезни с когнитивными нарушениями, включая сосудистую деменцию, хотя причинно-следственная связь не доказана.
Все чаще признается сосуществование артериального и венозного тромбоза. До 15–20% пациентов с венозной тромбоэмболией также сталкиваются с артериальными тромбоэмболическими осложнениями, такими как инфаркт миокарда или ишемический инсульт.
Общие патофизиологические механизмы
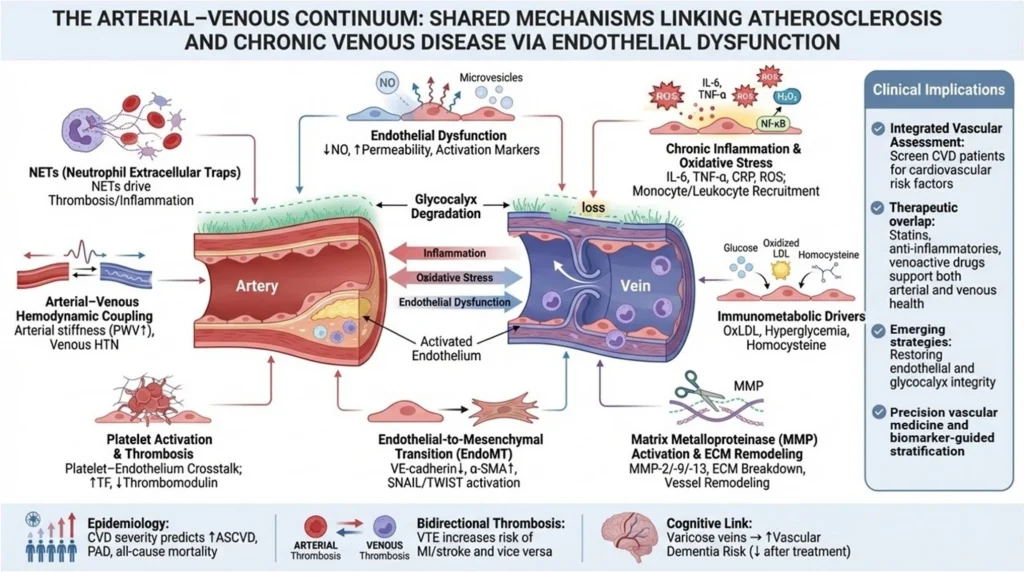
1. Эндотелиальная дисфункция
Рассматривается как центральный интегративный механизм. Снижение биодоступности оксида азота, повышение проницаемости эндотелия, экспрессия адгезивных молекул и переход к прокоагулянтному состоянию способствуют как атерогенезу, так и венозному ремоделированию. Венозная гипертензия усиливает эти процессы через механическое и гипоксическое воздействие.
2. Воспаление и оксидативный стресс
Оба заболевания характеризуются хроническим воспалением. Повышение уровней IL-6, TNF-α, а также активных форм кислорода приводит к повреждению эндотелия и нарушению его функции. Активируются пути NF-κB, усиливается деградация гликокаликса, что замыкает «порочный круг» воспаления и сосудистого повреждения.
3. Ремоделирование внеклеточного матрикса
Матриксные металлопротеиназы (ММП), особенно ММП-2 и ММП-9, играют важную роль как в прогрессировании атеросклеротических бляшек, так и в дилатации вен и недостаточности клапанов. Это делает их потенциальными биомаркерами и терапевтическими мишенями.
4. Протромботическое состояние
Воспаление индуцирует активацию тромбоцитов, экспрессию тканевого фактора и угнетение фибринолиза. Формируется единая «иммунотромботическая» среда, характерная как для артериальных, так и венозных тромбозов. Особая роль отводится нейтрофильным внеклеточным ловушкам (NETs), усиливающим тромбообразование.
Дополнительные механизмы
Авторы также рассматривают ряд вспомогательных процессов: митохондриальную дисфункцию, вклад эритроцитов (через микровезикулы), нарушения обмена железа (ось гепцидин–железо), а также эпигенетические механизмы (miRNA). Эти направления пока остаются преимущественно экспериментальными, но открывают перспективы для будущих исследований.
Клинические последствия
Концепция артериально-венозного континуума имеет важное практическое значение. Пациенты с ХЗВ, особенно на поздних стадиях, должны рассматриваться как группа повышенного сердечно-сосудистого риска. Рекомендуется комплексная оценка факторов риска: липидный профиль, гликемия, артериальное давление, воспалительные маркеры и образ жизни.
Терапевтический подход должен быть интегрированным:
- модификация образа жизни (диета, физическая активность),
- контроль липидного профиля (статины),
- использование веноактивных препаратов (MPFF, диосмин, сулодексид),
- компрессионная терапия и эндовенозные вмешательства.
Однако подчёркивается, что доказательств влияния лечения венозной патологии на исходы атеросклероза пока недостаточно.
Ограничения и перспективы
Большинство представленных данных носит наблюдательный характер, что не позволяет делать выводы о причинности. Возможны смешивающие факторы (общие факторы риска), а также обратная причинно-следственная связь.
В будущем необходимы:
- проспективные исследования,
- внедрение биомаркеров эндотелиальной дисфункции,
- изучение новых фармакологических стратегий.
Заключение
Статья формирует современное представление о ХЗВ не только как локальной венозной патологии, но и как возможном маркере системной сосудистой дисфункции. Концепция артериально-венозного континуума помогает расширить клиническое мышление и подчеркивает необходимость мультидисциплинарного подхода к пациентам с венозной патологией.
Литература
- Campello, E., Boccatonda, A., Napolitano, A. et al. The arterial–venous continuum: bridging atherosclerosis and chronic venous disease through endothelial dysfunction. Intern Emerg Med (2026). https://doi.org/10.1007/s11739-026-04351-9
- Prochaska JH, Arnold N, Falcke A et al (2021) Chronic venous insufficiency, cardiovascular disease, and mortality: a population study. Eur Heart J 42:4157–4165.



