Уверенна, что к Вам ни раз на прием приходили девушки с расширенными венами таза, которые случайно обнаружил гинеколог. И ведь только у единиц будут те самые симптомы тазового венозного полнокровия. Сегодня разберем заболевания тазовых вен и как их лечить.
На обзоре статья Diagnosis and Management of Pelvic Venous Disorders: AJR Expert Panel Narrative Review представляющая современное обновление информации о тазовых венозных расстройствах (PeVD), включая классификацию, диагностические методы, связь с менопаузой [1].Так же рассматривает эндоваскулярные и другие методы лечения и направления будущих исследований.
Классификация
Классификация SVP (Симптомы-Варикозные вены-Патофизиология) разработана международной группой экспертов по аналогии CEAP. Она позволяет стандартизировать описание заболеваний и облегчить выбор тактики лечения.
S — симптомы
- S0 — отсутствие
- S1 — хроническая тазовая боль
- S2 — симптомы связанные с половым актом (диспареуния, постокоитальная боль)
- S3 — атипичная тазовая боль или другие симптомы
Авторы подчеркивают, что наличие симптомов является ключевым фактором при принятии решении о лечении.
V — варикозные вены
- V0 — отсутствие
- V1 — варикоз вен таза
- V2 — варикоз вен наружных половых органов
- V3 — варикоз ягодичной области
- V4 — варикоз нижних конечностей, связанный с тазовым венозным рефлюксом
P — патофизиология
- Pr — рефлюкс
- Яичниковые вены
- Внутренние подвздошные вены
- Тазовые притоки
- Po обструкция
- Синдром Мея-Тернера
- Синдром Щелкунчика
- Стеноз подвздошных вен
- Pr,o — сочетание рефлюкса и обструкции. Чаще всего именно эта форма и встречается.
Клиническая картина
Хроническая тазовая боль
Наиболее типичное проявление PeVD, сохраняющаяся на протяжении более 6 месяцев. Она имеет тупой, ноющий характер и усиливается при длительном стоянии, физической нагрузке или в конце дня.
Важная особенность — связь симптомов с менструальным циклом или половым актом, а так же беременностью. Также описываются чувство тяжести в тазу, дискомфорт в поясничной области и иррадиации в нижние конечности.
Примеры причин хронических тазовых болей


Обследование женщин с хронической болью в тазу должно включать осмотр у гинеколога для выявления других причин боли. На начальном этапе важны лабораторные исследования и тест на беременность.
Варикозно-расширенные вены наружных половых органов, промежности или ягодичной области.
Важно понимать особенности венозного оттока в ногах, чтобы вовремя выявить варикоз, особенно связанный с тазом. У некоторых пациентов с компенсированным тазовым венозным оттоком кровь перераспределяется из таза в вены ног через определенные точки — паховые, срамные, запирательные или ягодичные. У таких людей может быть варикоз как в тазу, так и в ногах, или только в ногах. Варикоз может возникать как при наличии хронической тазовой боли, так и без нее.
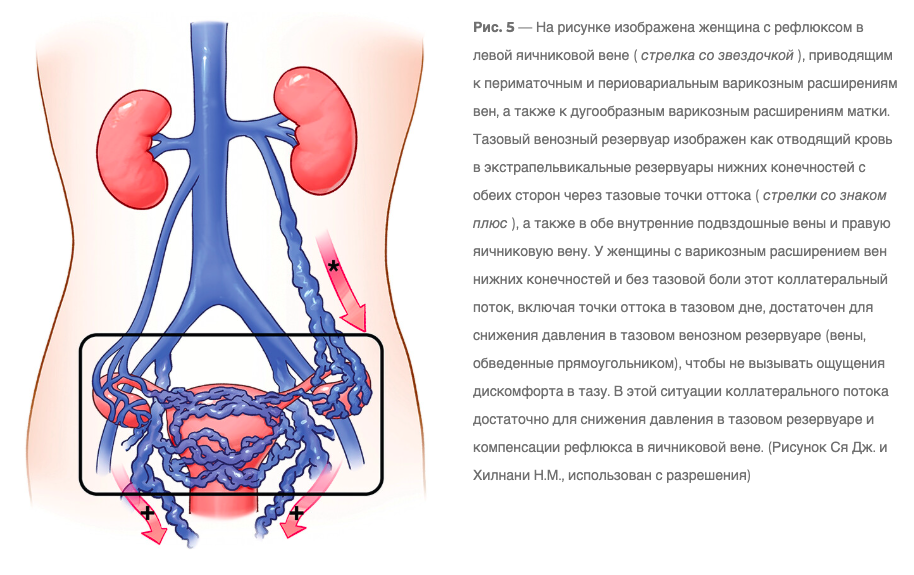
Пациенты с нетипичным варикозом на ногах — повод врачу проверить вены таза. Если варикоз определяется в промежности, на больших половых губах или вульве, это может указывать на тазовое происхождение проблемы. Рецидив варикоза на ногах также должен вызвать подозрения. Люди с варикозом тазового происхождения часто испытывают более сильные боли и отеки в ногах, чем те, у кого варикоз только на ногах.
Связь тазовых венозных расстройств с менопаузой
PeVD чаще встречается у женщин в пременопаузе и регрессирует после менопаузы. В исследованиях редко учитывался менопаузальный статус.
- Юрга-Карвацка с коллегами проанализировали КТ брюшной полости и таза у женщин и выявили, что распространенность PeVD составляет 8% у женщин в пременопаузе и 0,5% — у женщин в постменопаузе [2].
- Описаны единичные случаи первичной тазовой венозной недостаточности у женщин в постменопаузе: у одной пациентки 69 лет симптомы полностью исчезли после эмболизации яичниковых вен, у другой 55 лет — вагинальное кровотечение прекратилось после окклюзии артериовенозных шунтов [3].
Причины PeVD у женщин в постменопаузе неясны, но возможны случаи недиагностированной PeVD в пременопаузе. Пациентки с симптомами тазовых венозных растройств должны обследоваться, независимо от менопаузального статуса.
Диагностика
Диагностика тазовых венозных расстройств основывается на сочетании клинических данных и результатов дополнительных методов обследования.
Первый этап — ультразвуковое исследование трансабдоминально или трансвагинально. Один из диагностических критериев — расширение яичниковой вены более 6 мм с сопутствующим рефлюксом.
Следующий этап — КТ или МРТ. Они позволяют оценить анатомию, выявить признаки венозной компрессии и определить наличие коллатералей.
Венография — золотой стандарт диагностики. Она позволяет оценить венозный рефлюкс, определить источника патологического кровотока и распространенность варикозных изменений.
Авторы подчеркивают, что наличие расширенных тазовых вен на визуализирующих исследованиях не всегда сопровождается симптоматикой. Решение о лечении основывается прежде всего на клинической картине.
Лечение
Эмболизация яичниковых вен и эндоваскулярное стентирование общей подвздошной вены эффективны у пациентов с PeVD. Эти методы безопасны для пациенток любого возраста, включая потенциально беременных и тех, кто перенес гистерэктомию. Лечение должно основываться на доказательной медицине, но существующие протоколы неоднородны из-за недостатка данных и изменяющихся представлений об эффективности.
Эмболизация яичниковых вен
Эмболизация яичниковых вен является эффективным методом лечения, что подтверждается ретроспективными исследованиями.
- В одном исследовании у 84–100% пациентов наблюдалось снижение боли ВАШ.
- Систематический обзор 14 исследований показал клиническое улучшение у 82,1–100% пациентов после эмболизации или склерозирования расширенных вен. Средний возраст пациентов составлял 40 лет, а период наблюдения — 36,1 месяца [4].
- Другой систематический обзор — 12 исследований женщин с тазовым рефлюксом, которым проводилась эмболизация яичниковых и внутренних подвздошных вен, кратковременное значительное облегчение клинических симптомов было отмечено у 289 из 422 (68,5%) пациентов, а умеренное облегчение симптомов — у 104 из 422 (24,6%) пациентов. Дополнительный анализ 520 пациентов показал значительное снижение оценки боли по шкале ВАШ через 5 лет после двусторонней эмболизации яичниковых и внутренних подвздошных вен спиралями [5].
Однако отсутствие проспективных исследований ограничивает широкое применение этого метода в клинической практике.
Стентирование подвздошной вены
Доэрти и Гиллеспи описали компрессию или обструкцию левой общей подвздошной вены как фактор развития хронической тазовой боли, ассоциированым с PeVD. Сантоши и другие показали, что у 80% женщин с хронической тазовой болью обнаруживается обструкция подвздошной вены [6]. Эндоваскулярное стентирование устраняет компрессию и восстанавливает нормальный венозный кровоток, но регресс симптомов может занять до 6 месяцев.
Постоянные и рецидивирующие симптомы
Эмболизация яичниковых вен и стентирование подвздошных вен могут быть эффективными методами лечения, однако рецидив симптомов возможен. Это может быть обусловлено различными факторами, включая сопутствующие заболевания, не связанные с венозной системой.
Постоянные симптомы
У четверти пациентов с хронической тазовой болью после венозной эмболизации симптомы не исчезают сразу. Лечение может уменьшить боль, но не всегда полностью из-за ее сочетания с другими состояниями.. Через три месяца после процедуры нужно проводить контрольное обследование. Если УЗИ показывает норму, но анамнез указывает на венозного рефлюкса или обструкции, стоит сделать венографию и, по возможности, ВСУЗИ.
Отсроченный ответ. Хроническая тазовая боль может иметь множество факторов, поэтому улучшение может наступить через 6–12 месяцев после лечения. Ван дер Влётен и др. отметили, что у 66,7% женщин после эмболизации наблюдалось улучшение через 2 месяца, которое увеличилось до 76,2% через 18 месяцев [7].
Дополнительные причины. Вены — одна из возможных причин тазовой боли, но не единственная. У пациентов с хронической тазовой болью часто выявляются и другие патологии органов малого таза. Это усложняет диагностику и лечение, так как симптомы могут быть схожими, а рядом не всегда есть смежные специалисты.
Альтернативные причины. Рефлюкс в яичниковых венах встречается у 44% рожавших женщин и 5% нерожавших без тазовой боли, а компрессия левой общей подвздошной вены — у 19,5% бессимптомных женщин. Пациентка может иметь венографические признаки рефлюкса или обструкции, но не испытывать симптомов или не заметить их уменьшения после лечения. Причина боли остается неизвестной у 61% женщин с хроническими тазовыми болями.
Рецидивирующие симптомы при визуализации, показывающей продолжающийся кровоток в варикозно-расширенных вен малого таза
Недостаточная или неполная эмболизация. Из-за недостатка высококачественных исследований об эффективности различных стратегий эмболизации, врачи часто применяют комбинированную технику. Она может включать эмболизацию обеих яичниковых вен и внутренней подвздошной вены с использованием спиралей и склерозирующих агентов. Однако односторонняя эмболизация левой яичниковой вены также применяется. Но она может требовать дополнительного вмешательства на правой яичниковой вене и ВПВ для предотвращения рецидива.
Нераспознанная венозная компрессия или обструкция. У пациентов с сохраняющимися симптомами после эмболизации возможны компрессия и нетромботическая окклюзия левой общей подвздошной вены, что может вызвать тазовую боль венозного происхождения. В 2018 году Сантоши и соавторы рекомендовали сначала лечить обструкцию оттока из подвздошной вены у пациентов с яичниковым венозным рефлюксом, а затем, при сохранении симптомов, лечить рефлюкс.
Исследования по лечению рецидивирующей боли после успешной эмболизации ограничены. Частота рецидивов варьируется от 5% при наблюдении 45 месяцев до 53% при наблюдении 3 года. Причины рецидивов недостаточно изучены [8].
Дополнительные данные. Развитие рефлюкса в ранее здоровых венах, особенно в ветвях внутренней подвздошной, может произойти после окклюзии гонадной вены. Эмболизация яичниковых вен не затрагивает венозную систему малого таза из-за противоречивых данных, что может способствовать рефлюксу.
- Новые варикозные вены чаще всего появляются в внутренней подвздошной вене и требуют склерозирования.
- Реканализация спиралей или формирование коллатералей встречаются реже, чем после лечения варикоцеле.
- Компрессия левой подвздошной вены может остаться незамеченной, особенно если симптомы проявляются через годы.
Рестеноз может возникать внутри или рядом со стентом. Первичная проходимость венозных стентов через 12 месяцев составляет 94,1%, а через 36 месяцев — 88,9%. Дилатация баллоном и удлинение стента улучшают показатели проходимости до 100% через 12 и 36 месяцев.
Рецидивирующие симптомы при наличии данных, свидетельствующих об адекватном лечении
У пациентов с рецидивирующими симптомами хронической боли, несмотря на адекватное лечение по результатам визуализации, венозное заболевание может не быть первоначальной причиной боли. Эффект плацебо мог способствовать временному исчезновению боли. Также возможен новый неваскулярный источник боли, например, возрастные изменения опорно-двигательного аппарата или дисфункция тазового дна.
Заключение
- Классификация SVP полезна для диагностики пациентов с PeVD, включая хроническую тазовую боль венозного происхождения.
- Для диагнотсики хронической тазовой боли требуется междисциплинарное обследование.
- Варикозное расширение вен нижних конечностей тазового происхождения может сопровождается хронической тазовой болью и требует целенаправленного лечения в месте локализации первичных симптомов.
- Эмболизация яичниковых вен и стентирование подвздошных вен эффективны в лечении хронической тазовой боли венозного происхождения. Будущие исследования помогут лучше понять патофизиологию и оптимизировать лечение.
Литература
- Knuttinen MG, Machan L, Khilnani NM, Louie M, Caridi TM, Gupta R, Winokur RS. Diagnosis and Management of Pelvic Venous Disorders: AJR Expert Panel Narrative Review. AJR Am J Roentgenol. 2023 Nov;221(5):565-574.
- Jurga-Karwacka A, Karwacki GM, Schoetzau A, Zech CJ, Heinzelmann-Schwarz V, Schwab FD. A forgotten disease: pelvic congestion syndrome as a cause of chronic lower abdominal pain. PLoS One 2019; 14:e0213834
- Gavrilov SG, Vasilyev AV, Krasavin GV, Moskalenko YP, Mishakina NY. Endovascular interventions in the treatment of pelvic congestion syndrome caused by May-Thurner syndrome. J Vasc Surg Venous Lymphat Disord 2020; 8:1049–1057
- Brown CL, Rizer M, Alexander R, Sharpe EE 3rd, Rochon PJ. Pelvic congestion syndrome: systematic review of treatment success. Semin Intervent Radiol 2018; 35:35–40
- De Gregorio MA, Guirola JA, Alvarez-Arranz E, Sánchez-Ballestin M, Urbano J, Sierre S. Pelvic venous disorders in women due to pelvic varices: treatment by embolization: experience in 520 patients. J Vasc Interv Radiol 2020; 31:1560–1569
- Santoshi RKN, Lakhanpal S, Satwah V, Lakhanpal G, Malone M, Pappas PJ. Iliac vein stenosis is an underdiagnosed cause of pelvic venous insufficiency. J Vasc Surg Venous Lymphat Disord 2018; 6:202–211
- an der Vleuten CJ, van Kempen JA, Schultze-Kool LJ. Embolization to treat pelvic congestion syndrome and vulval varicose veins. Int J Gynaecol Obstet 2012; 118:227–230
- Champaneria R, Shah L, Moss J, et al. The relationship between pelvic vein incompetence and chronic pelvic pain in women: systematic reviews of diagnosis and treatment effectiveness. Health Technol Assess 2016; 20:1–108



